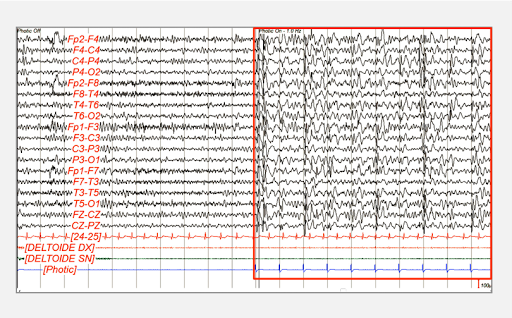
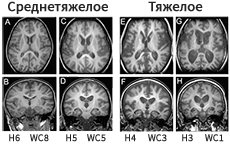
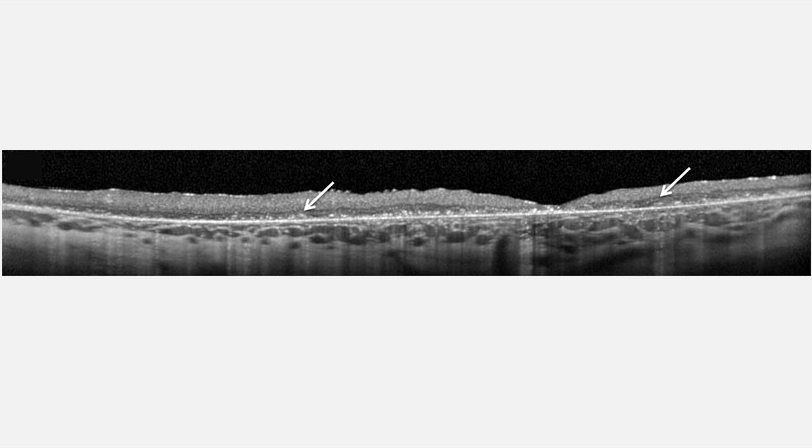
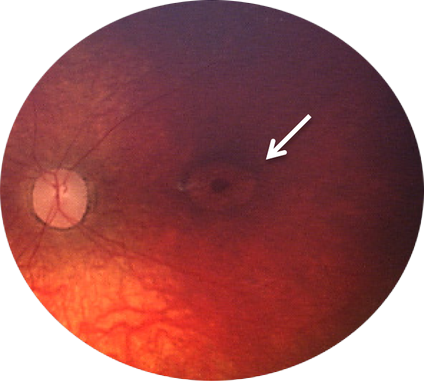
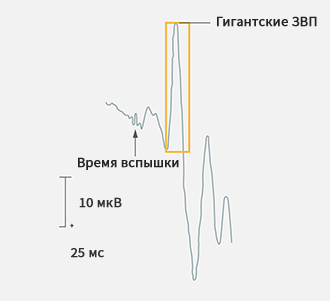
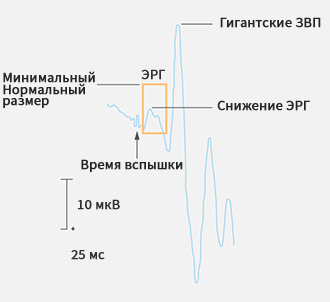
Клиническая оценка
Источники: 1. Chang M et al. CLN2. Вкн.: Mole S, Williams R, Goebel H, ред. The neuronal ceroid lipofuscinoses (Batten Disease) [Нейрональный цероидный липофусциноз (болезнь Баттена)]. 2nd ed. Oxford, United Kingdom: Oxford University Press; 2011:80-109. 2. Mole SE et al. Correlations between genotype, ultrastructural morphology and clinical phenotype in the neuronal ceroid lipofuscinoses [Корреляции между генотипом, ультраструктурной морфологией и клиническим фенотипом при нейрональном цероидном липофусцинозе]. Neurogenetics. 2005;6:107-126. 3. Albert DV et al. Unique Characteristics of the photoparoxysmal response in patients with neuronal ceroid lipofuscinosis type 2: can EEG be a biomarker? [Уникальные характеристики фотопароксизмального ответа у пациентов с нейрональным цероидным липофусцинозом 2 типа: может ли ЭЭГ быть биомаркером?]. J Child Neurol. 2016;31:1475-1482. 4. Fietz M et al. Diagnosis of neuronal ceroid lipofuscinosis type 2 (CLN2 disease): Expert recommendations for early detection and laboratory diagnosis [Диагностика нейронального цероидного липофусциноза 2 типа (НЦЛ2): рекомендации специалистов по раннему выявлению и лабораторной диагностике]. Mol Genet Metab. 2016; 119:160-167 5. Mole SE, Williams RE. Neuronal ceroid-lipofuscinoses [Нейрональный цероидный липофусциноз]. 10.10.2001 [обновл. 01.08.2013]. In Pagon RA, Adam MP, Ardinger HH, et al., eds. GeneReviews® [internet]. Сиэтл, Вашингтон: Вашингтонский университет; 1993-2016. 6. Orlin A et al. Spectrum of ocular manifestations in CLN2-associated Batten (Jansky-Bielschowsky) Disease correlate with advancing age and deteriorating neurological function [Спектр офтальмологических проявлений при ассоциированной с НЦЛ2 болезни Баттена (Янского‒Бильшовского): корреляция с возрастом и снижением неврологической функции]. PLoS One. 2013;8:e73128. 7. Williams RE et al. Expert opinion on the management of CLN2 disease [Экспертное заключение о лечении НЦЛ2]. Стендовая сессия, представленная на 12-м ежегодном симпозиуме WORLD, февраль–март 2016 г. Сан-Диего, Калифорния, США.
 Русский
Русский
 Español
Español UK (English)
UK (English) Deutsch
Deutsch Italiano
Italiano Français
Français